近日,一位泉州阿婆因不当用药引发重症药疹,全身糜烂,一度病危,经厦大附属中山医院多学科联合施救,终于转危为安。
全身糜烂 入院即告病危
11月13日傍晚,一位精神萎靡的阿婆在儿子的陪同下来到厦大附属中山医院急诊部,她整个口唇部糜烂不堪、满是豆粒大的疱,候诊的人们见了不禁为之侧目。急诊部马上呼叫皮肤科、呼吸与危重症医学科、血管外科、血液科等多学科会诊。初步诊断考虑为药物过敏引起的“中毒性表皮坏死松解症(TEN),为重症药疹的一种类型,死亡率可高达30%~35%。
皮肤科值班医生许炎竹表示:“阿婆全身遍布典型的重症多形红斑,我们看到她的时候就知道情况不妙”。据许医生介绍,接诊时阿婆精神已经比较萎靡,睁眼乏力,无法进食,全身红斑、水疱,全身表皮松解面积>30%,手掌心和脚底部各有一个大约10cm的大血疱,眼结膜、口唇也出现明显糜烂溃疡,据家属介绍已发热3天,在当地医院予退烧、头孢抗感染后无效。
许医生马上就病情与家属进行了沟通。没想到皮肤病竟也可能致死,深感震惊的家属们商量后还是决定选择在厦大中山医院继续治疗,希望能有奇迹发生。
凌晨,阿婆被收住厦大中山医院皮肤科,马上进行抗炎抗感染处理,暂停使用一切可能引起过敏的药物。根据临床评估,科室下达了病危通知书。
追寻谜踪 “罪魁祸首”究竟是何种药物?
要解决中毒性表皮坏死松解症,必须马上追查到底是哪种药物引起过敏。然而,阿婆既往史复杂,包括肺栓塞、慢性肺动脉高压、痛风、呼吸衰竭、心衰、高血压等等,日常用药起码七八种,家属一时也难说清,只称阿婆曾服食“双氯芬酸钠”用于退烧,还曾使用“一些消炎药”。
一些退烧药与消炎药都可能引起药疹,双氯芬酸钠更是非常可疑。于是,管床医生、主治医师王志强让家属尽快把所有阿婆近期常用的药物带到医院,然后对着一大袋子药逐一检查、并详细询问用药情况。突然,一盒还没吃完的“别嘌醇”引起了医生的注意!它的致敏性比双氯芬酸钠更高,引发重症药疹病例更多。王医生马上询问阿婆服用别嘌醇的起始时间,家属才说起,阿婆约一周前痛风加剧,听邻居说“别嘌醇”治疗“痛风”效果特别好,曾自行购买别嘌醇服用。
幸好,厦大附属中山医院检验科可以进行药物基因检测。王志强医生马上安排取样送检,别嘌呤的药物基因检验结果(HLA-B*5801)果然呈阳性,被证实为致病因,并排除了双氯芬酸钠。“这项检测很关键,对我们的治疗和未来阿婆的安全用药都有重要指导作用。”皮肤科学科带头人姜晓勇强调。
齐力奋战 医院多学科助阿婆“蜕皮重生”
揪出“罪魁祸首”,就要继续帮阿婆闯过治疗“生死关”了。
对于重症药疹患者,传统上通常是选择系统使用足量糖皮质激素或联合运用人免疫球蛋白。但皮肤科姜晓勇主任考虑到,这种疗法虽能明显降低死亡率,但阿婆年事已高、基础病复杂,长期使用大剂量激素不良反应大,且人免疫球蛋白价格昂贵。于是,姜主任斟酌下选择使用一种价格低廉的TNF-α抑制剂——阿达木单抗,两周皮下注射一次。
期间,阿婆由于全身糜烂,需要频繁换药以防止感染,每次换药需要两位医生上阵,站着一换就是两个小时。呼吸与危重症医学科、血液科、感染科等医生也多次来会诊,综合处理阿婆的各种状况,多学科齐心助她“过关”。
在医护人员的倾力奋战下,几乎“体无完肤”的阿婆经过3个多星期细致入微的治疗,终于重获新生,全身长出了新皮肤。由于阿婆这种药物过敏具有遗传易感性,皮肤科医生再三叮嘱,她的近亲属也不能随便吃这种药。出院时,阿婆与家属都向皮肤科医护人员不断道谢。
》》》医生提醒
厦大附属中山医院皮肤科学科带头人姜晓勇:
中毒性表皮坏死松解症(TEN),是一种罕见的、爆发性表皮及黏膜剥脱,以水疱及泛发性表皮松解为特征,可伴有多系统受累,为皮肤科重症之一,具有较高的死亡率。
如何预防药疹?首先,病人自身加强规范就诊、安全用药意识很重要。注意:已确诊为对某种药物过敏者,应将致敏药物记入病历并牢记,用药前应向医生准确提供过敏史,避免使用已知过敏或结构相似的药物。某些人类白细胞抗原(HLA)等位基因和药疹发生有着密切联系,如果需使用别嘌醇、卡马西平、奥卡西平等药物。譬如别嘌醇,因其致敏性,我院诊疗常规需要先进行HLA基因筛查,方可给药。
轻症药疹在及时停用致敏药后皮损可消退,而重症药疹若不及时治疗可能会引起多脏器衰竭危及生命。因此提醒大家需要在医生指导下使用药物,不要自行用药。若在用药后出现皮肤红斑、丘疹、瘙痒等不适,要立即停止可疑药物,密切观察并即使到皮肤科就诊,争取确定致敏药物。
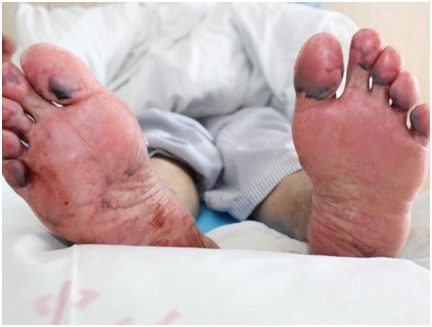
阿婆双足的血疱
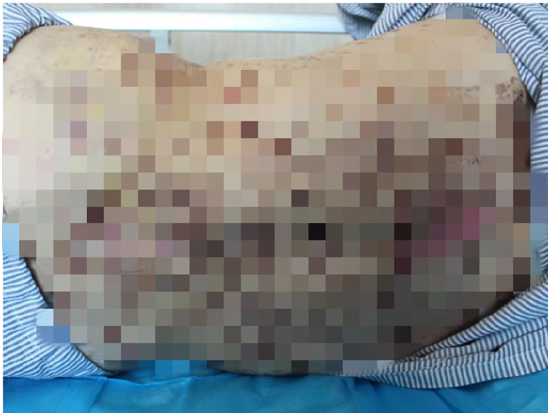
后背大片水疱破溃、糜烂

出院前,医护人员为患者家属做用药指导

出院合影
通讯员:张舒姗 陈冰琳
















查看评论(30)网友评论
发 表 登录|注册